Dławiący problem
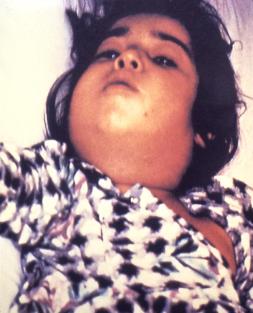
Tak błonicy. Zwanej czasami dyfterytem, a dawniej także dławcem. Tak, znajdujemy się w państwie z grupy tzw. krajów rozwiniętych, w samym środku Unii Europejskiej. “Nasz” szpital uniwersytecki znajduje się w Antwerpii. W Belgii. I tak, dziecko się w Belgii urodziło. Ale – decyzją swoich pochodzących z Rosji rodziców – nie zostało przeciw błonicy zaszczepione. Dlaczego podkreślam pochodzenie dziewczynki? Na terenie Unii błonica jest chorobą na szczęście rzadką (kilkadziesiąt przypadków rocznie, np. 65 w 2015), w większości przywożoną “z zewnątrz” – a to podczas podróży turystycznych bądź biznesowych, a to w ramach migracji zarobkowych, a to wraz z uchodźcami/czyniami. “Własne” przypadki notuje regularnie właściwie tylko Łotwa, gdzie indziej to historie sporadyczne. Ale jedno z rodziców dziewczynki niedawno podróżowało do Rosji, a tam błonica nadal się zdarza.
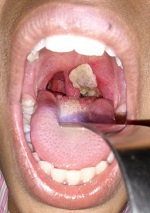
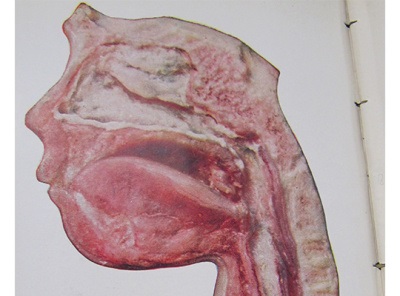
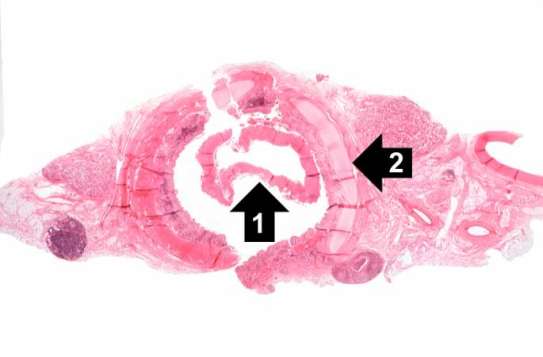
Błony chętnie zajmują gardło i migdałki, sięgają też jednak nie tylko w górę, pełznąc czy to podniebieniem, czy jamą nosową, z rzadka zaś nawet po policzkach aż po wargi, ale i w dół, w stronę krtani, tchawicy, a nawet oskrzeli. Tak, potrafią udusić pechową ofiarę – nie bez powodu przy takiej postępującej chorobie mówimy o dławcu błoniczym i nie bez przyczyny znajdziecie w literaturze określenie “anioł duszący dzieci” (‘The strangling angel’ of children) albo el garotillo. Brzmi nieprzyjemnie, ale w końcu to tylko błona, prawda? I to taka nie całkiem nawet prawdziwa błona, raczej taki osad? To dyskusyjne. Spójrzcie ponownie na skład naszych błon rzekomych. Martwiczo zmienione komórki nabłonka, napisałam. To nie tylko osad.
I fakt – całość brzmi przykro, ale wcale nie aż tak dramatycznie. Tyle że to nie wyczerpuje potencjału choroby. Oddajmy głos Rogerowi Byardowi, patologowi sądowemu z Adelajdy (Australia), opisującemu w Journal of Forensic and Legal Medicine przebieg gwałtownie postępującej postaci błonicy:
Początek jest nagły, a narastanie błon rzekomych gwałtowne, z zajęciem policzków, całego gardła, ucha środkowego i nosa. Podniebienie miękkie, języczek i migdałki ulegają martwicy i złuszczają się, same zaś martwicze warstwy mogą sięgać w głąb aż do warstwy mięśni szkieletowych, niekiedy z masywnymi krwotokami. Błony schodzące niżej w głąb dróg oddechowych będą nieco cieńsze, płytsze, płuca zaś wreszcie – obrzękłe i przekrwione.
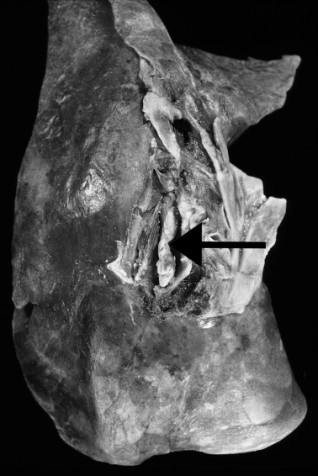
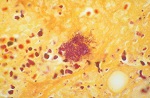
Trochę bardziej obrazowo? Mnie ujęły zwłaszcza te martwicze, złuszczające się i ześlizgujące migdałki, języczek i podniebienie miękkie, pozostawiające za sobą jedynie pola pokryte martwiczym kożuchem. Takie błony potrafią niekiedy osobę chorą zwyczajnie udusić – po prostu zwęzić w stopniu krytycznym drogi oddechowe, potrafią też, oderwawszy się, przytkać tchawicę czy oskrzele. Cytowany przed chwilą Byard w swoim tekście wspomina zresztą historię czteroletniej dziewczynki zmarłej pomimo antybiotykoterapii w ciągu 24 godzin od przyjęcia do szpitala w przebiegu ostrej niewydolności oddechowej – jeszcze zanim udało się ją ostatecznie zdiagnozować; badanie sekcyjne ukazało schodzące od gardła przez całą krtań i tchawicę aż do oskrzeli masywne żółtawe błoniaste naloty i masy martwicze przytykające dolne drogi oddechowe, a pośmiertne już badania mikrobiologiczne dały potwierdzenie obecności Corynebacterium diphtheriae.
Wróćmy jednak do małej Belgijki. Antytoksynę ostatecznie udało się sprowadzić dzięki pomocy holenderskiego Dutch National Institute for Public Health and the Environment (RVIM). Czyli co? Koniec historii? Wszyscy żyli długo i szczęśliwie?
Niestety, z błonicą nie zawsze bywa tak różowo. I to pomimo leczenia. Jeszcze zanim zdobyto antytoksynę dziewczynce pogorszyło się. Choroba zaczęła atakować nerki i serce. Z jednej strony pojawił się białkomocz i wzrósł poziom kreatyniny, z drugiej zaś strony rozwinął się blok przedsionkowo-komorowy III stopnia. Jednocześnie w materiale pobranym od chorej w końcu udało się potwierdzić obecność maczugowca błonicy. Leczenie kardiologiczne (farmakologia i elektrostymulacja serca) ustabilizowało stan pacjentki, podano jej też wreszcie antytoksynę po uprzedniej ocenie ryzyka reakcji alergicznej (takie ryzyko istnieje i trzeba o tym pamiętać – mówimy w końcu o surowicy końskiej). Niestety – wszystko wskazuje na to, że zbyt późno. Co było dalej? Postępujące zaburzenia funkcji nerek z bezmoczem. Narastająca niewydolność oddechowa wymuszająca intubację. Zatrzymanie akcji serca. Ponadgodzinna resuscytacja niewiele dała. Jedenaście dni od pojawienia się pierwszych oznak infekcji trzylatka zmarła.
Czy to jakoś szczególnie niezwykły przebieg choroby? W końcu błonica miała dusić i dławić, a nie rujnować cały organizm, prawda? Nie miała niszczyć nerek i serca. To w końcu taka, ot, choroba gardła.
Nieprawda, nic bardziej mylnego.
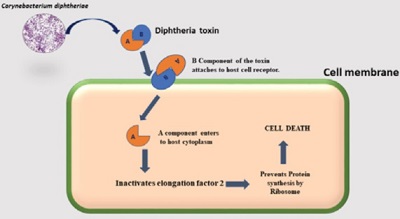
Jakże to zatem? Czyżby to sepsa zabiła dziewczynkę? Ha, też nie. Corynebacterium diphtheriae nie jest zasadniczo drobnoustrojem inwazyjnym. Siedzi sobie na powierzchni błony śluzowej, mnoży się i wcale w głąb się nie wybiera poza wyjątkowo rzadkimi historiami – notujemy jedynie zupełnie pojedyncze przypadki, w których ten konkretny maczugowiec wywoływałby posocznicę. Nie musi.
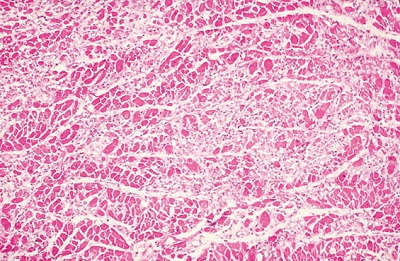
Istotne jest, że dzięki toksynie nawet co czwarty przypadek błonicy wikła błonicze zapalenie mięśnia sercowego, kolejne historie często niosą także inne komplikacje kardiologiczne z uszkadzaniem układu bodźco-przewodzącego serca w różnym stopniu na czele – łącznie nawet u niemal połowy chorych mogą się rozwinąć mniejsze czy większe uszkodzenia narządu. Nasza mała pacjentka nie jest tu bynajmniej wyjątkiem. Pamiętacie jeszcze Rogera Byarda, australijskiego patologa, którego cytowałam wcześniej? Obok dziewczynki, której błony błonicze zamknęły oskrzela wspomina też historię pięcioletniego chłopca przyjętego do szpitala z bólem gardła, u którego mimo antybiotykoterapii i podania antytoksyny błony na tyle zwęziły drogi oddechowe, że niezbędna okazała się trachestomia, by dziecko się nie udusiło. Co nie zapobiegło powikłaniom kardiologicznym – pięciolatek zmarł dwunastego dnia pobytu w szpitalu w przebiegu ostrej niewydolności serca. Nawet obecnie i nawet leczona prawidłowo błonica zabija do 10% chorych i to właśnie w zmianach w sercu upatruje się obecnie głównej przyczyny zgonów.
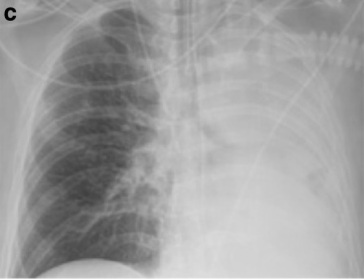
I nie, podobne powikłania wcale nie dotyczą wyłącznie dzieci, choć prawdopodobnie te pediatryczne budzą więcej emocji. Literatura medyczna opisuje przypadek pięćdziesięciopięcioletniego Szweda, który po powrocie ze Sri Lanki wylądował w szpitalu z bólem gardła, gorączką i dusznościami. Obrzęk gardła i pokrywające je szarawe błony już was na pewno nie zaskakują. Pogarszający się stan mężczyzny i ujawnione w bronchoskopii błony zwężające oskrzela wymusiły sztuczną wentylację (tracheotomię przeprowadzono siódmego dnia pobytu w szpitalu), zdjęcia Rtg ukazały niedodmę lewego płuca. Podczas kolejnych bronchoskopii podejmowano próby przynajmniej częściowego usunięcia mas włóknikowych, by “odetkać” niemalże zamknięte lewe oskrzele główne i niedodmie zaradzić. W międzyczasie potwierdzono mikrobiologicznie błonicę. Zmiany w EKG i zaburzenia rytmu serca pojawiły się po czternastym dniu hospitalizacji. Po drodze przyplątało się zapalenie płuc, na szczęście szybko opanowane. Tym razem jednak nie serce okazało się głównym celem.
W czwartym tygodniu pacjentowi nieco się polepszyło, w dniu 46 zrezygnowano z rurki tracheostomijnej i w końcu rozpoczęto usprawnianie chorego, gdy dało o sobie znać kolejne powikłanie choroby – objawy neurologiczne. Najpierw słabnąć zaczął głos, potem stopniowo – kończyny. Chory tracił czucie. Powracać zaczęły trudności w oddychaniu, tym razem o ewidentnie innym podłożu. Drugi miesiąc pobytu w szpitalu mężczyzna kończył już z porażeniem poprzecznym, a niewydolność oddechowa wymusiła intubację. Poważne uszkodzenia nerwów obwodowych (i nie tylko) dotyczą zaledwie kilku procent chorujących na błonicę, jednak rozwijają się u nawet 75% pacjentów/ek z błonicą o ciężkim przebiegu. Mogą obejmować nerwy krtaniowe, nerwy gardła i podniebienia miękkiego, mogą upośledzać połykanie, oddychanie, funkcje okoruchowe. Uszkodzenia rdzenia kręgowego mogą zaburzać zarówno funkcje ruchowe, jak i czuciowe. U naszego pięćdziesięciopięciolatka stopniowy powrót czynności ruchowych obserwowano od dnia osiemdziesiątego hospitalizacji.
Czy mężczyzna był szczepiony? Tego nie wiemy – nie wiedział tego także sam pacjent. Urodził się w czasach, gdy szwedzki program szczepień przeciw błonicy dopiero raczkował (lata pięćdziesiąte to początki szczepień przeciw błonicy i w Polsce) i nie wiadomo czy w ogóle się nań załapał, nawet gdyby jednak zaszczepiono go w dzieciństwie, szczepienia przeciw błonicy są jednymi z tych wymagających dawek przypominających (podobnie jak te przeciw krztuścowichociażby – pamiętajmy, szczepienia są nie tylko dla dzieci) – z czasem odporność maleje i co mniej więcej dekadę powinno się o nią zadbać.
Powiecie, że to wyjątkowe przypadki. Jasne, jak już wspominałam, mówimy o kilkudziesięciu przypadkach rocznie pośród krajów Unii. Nie wszystkie kończą się zgonem – jak również wspominałam, to zaledwie (albo aż, zależnie jak na to spojrzeć) 5-10%. We wspomnianym 2015 roku zmarły “jedynie” 3 osoby – pięciolatek w Hiszpanii (niezaszczepiony niestety z wyboru nieprzychylnych szczepieniom rodziców), sześćdziesięciosiedmioletni Łotysz, osiemdziesięcioczterolatka z Belgii. To nie znaczy, że reszta historii skończyła się dobrze – o losach pięciorga chorych na przykład po prostu nic nie wiadomo. Ale też warto pamiętać, że nie wszystkie te przypadki były zagrożone w równym stopniu. Przez cały czas czytacie o błonicy dróg oddechowych, dwadzieścia wspomnianych infekcji jednak ograniczało się do skóry – ta odmiana błonicy, przyjmująca postać źle gojących się otwartych ran, to zupełnie inna bajka (wspominała o niej w tekście o błonicy chociażby Sporothrix), pewnie kiedyś do błonicy skórnej wrócimy, bywa bowiem malownicza.
I tak, uprzedzę pytania – w Polsce ostatnie przypadki błonicy notowano w latach dziewięćdziesiątych, u naszych sąsiadów jednak nie jest tak wesoło. Podobnie jak w niektórych pozaeuropejskich krajach, do których wszak i z Polski wyjeżdża się niekiedy na wakacje. Doszczepiajmy się (uprzedzając ataki – owszem, sama tak właśnie czynię).
(Przypominam też, że patologów możecie śledzić również na fejsbuku – warto tam zaglądać, bo strona jest codziennie aktualizowana)
Literatura:
Fatal diphtheria myocarditis in a 3-year-old girl—related to late availability and administration of antitoxin? K Van Damme, N Peeters,PG Jorens, T Boiy, M Deplancke, H Audiens, M Wojciechowski, J De Dooy, M Te Wierik, E Vlieghe; Paediatrics and International Child Health2017;Sep 29:1-5. doi: 10.1080/20469047.2017.1378796. [Epub ahead of print]
Fatal laryngeal diphtheria in a UK child. A Ganeshalingham, I Murdoch, B Davies, E Menson; Archives of Disease in Childhood 2012;97(8):748-9
Severe diphtheria with neurologic and myocardial involvement in a Swedish patient: a case report. S Skogmar, J Tham; BMC Infectious Diseases 2018;18(1):359
Diphtheria: forgotten, but not gone. NR Adler, A Mahony, ND Friedman; Internal Medicine Journal 2013;43(2):206-10
Diphtheria – ‘The strangling angel’ of children. RW Byard; Journal of Forensic and Legal Medicine2013;20(2):65-8
Lekarka ze specjalizacją z patomorfologii, pasjonatka popularyzacji nauki, współtwórczyni strony poświęconej nowinkom naukowym Nauka głupcze, ateistka, feministka. Prowadzi blog naukowy Patolodzy na klatce.